
杮擔偼婱廳側婡夛傪偄偨偩偗傑偟偨偙偲傪屼楃怽偟忋偘傑偡丅
巹偑丄24 帪娫365 擔懳墳偡傞嵼戭堛椕傪巒傔偰18 擭傎偳宱夁偟偰偍傝傑偡丅巹偺堛椕棟擮偼壗堦偮曄傢偭偰偍傝傑偣傫偑丄悽偺拞偑戝偒偔曄傢傝丄摨帪偵巹偵懳偡傞昡壙傕曄傢傝傑偟偨丅
1992擭摉帪偼丄崅楊幰偺墲恌堛椕傪偡傞丄乽曄傢傝幰乿偺堛巘偲鄝報傪偍偝傟丄堦斒偺奐嬈堛偐傜偼奿壓偵尒傜傟偑偪偱偟偨丅
偲偙傠偑丄嵟嬤偼丄乽孨偵偼愭尒偺柧乿偑偁傞偲丄堛巘偺桭恖偺堛巘偨偪偐偐傜偺昡壙偼庤偺傂傜傪曉偟偨傛偆偱偡丅
杮擔偙偺傛偆側応偱丄巹偑幚慔偟偰傑偄傝傑偟偨嵼戭堛椕偺巔傪徯夘偝偣偰偄偨偩偗傞偺傕丄幮夛偑偐傢偭偨徹偲偄偊傑偟傚偆丅
夵傔偰丄巹偺僾儘僼傿乕儖傪徯夘偄偨偟傑偡丅
堛巘柶嫋傪庤偵偟偨偺偑丄徍榓54擭乮1979擭乯偱偡丅

傢偑崙偼丄1970擭戙偵偼偄偭偰丄奺導堦堛戝峔憐偑嬶懱壔偟偰傑偄傝傑偟偨丅恖岥10枩偵偁偨傝丄150 恖偺堛巘傪妋曐偡傞栚昗偑宖偘傜傟傑偟偨丅
1970擭乮S45擭乯偺堛壢戝妛丒堛妛晹偺掕堳偼4500恖掱搙偱偡丅堛妛晹嫵堢偼俇擭娫偱偡偺偱丄1976擭乮S51擭乯偵偼偍偍傛偦4500恖偑堛巘偲側偭偰偄傑偡丅
偦偺屻丄戝妛偑怴愝偝傟傞側偳丄偁傞偄偼丄擖妛掕堳偺憹堳側偳偱丄1987擭偵偼丄栺8000恖偺堛巘偑抋惗偡傞偵偄偨傝傑偟偨丅
巹偑堛妛晹傪懖嬈偟偨1979擭乮徍榓54擭乯偲偄偆偲丄傑偝偵堛巘偑憹壛偟巒傔傞偙傠偱偡丅彨棃偺堛巘夁忚偑梊應偝傟丄愱栧惈傪帩偨側偄堛巘偼丄堛巘偲偟偰偺幮夛揑昡壙偑掅偔丄惗妶傕傑傑側傜側偔側傞偲丄堛妛晹偺嫵庼傗丄愭攜堛巘偐傜傕丄彆尵傪庴偗傞枅擔偱偟偨丅偙傟偑丄擔杮偺奐嬈堛偺戝晹暘偑愱栧堛偲側偭偰偟傑偭偨庡側棟桼偱偡丅
巹偼丄堛巘偲偟偰嵟傕昁梫偲偝傟傞婎杮揑堛椕媄弍偑丄巰偵昺偡傞柦傪媬偆偙偲偩偲怣偠偰偄傑偟偨丅偦偙偱丄媬媫慼惗傗丄ICU 側偳偱恖偺惗巰偵捈寢偟偨堛椕傪峴偄偨偄偲峫偊傑偟偨丅杻悓壢偱尋鑢傪廳偹丄乽杻悓壢昗炘堛乿傪庢摼偟傑偟偨丅
偲偙傠偑丄媬媫堛椕傗庤弍偩偗偺姵幰偝傫偲偺偐偐傢傝偼丄斵傜偺恖惗偐傜尒傞偲傎傫偺堦弖偱偁傞偙偲偵傕偳偐偟偝傕姶偠偰偄傑偟偨丅
杻悓壢堛偲偟偰帺怣偑偮偄偨偨傔丄偁傜偨傔偰惍宍奜壢嫵幒偵擖嬊偟傑偟偨丅惍宍奜壢偺庤弍懨摉惈偼丄10擭丄20擭偲惗奤偐偐傢傜側偄偲敾抐偱偒側偄偲偺嫵偊偵丄嫮偔塭嬁傪庴偗偰偺偙偲偱偡丅
戝妛昦堾偱嵟愭抂堛椕傪偟偨偄偲偺巚偄偑嫮偔丄戝妛堾偵恑傒愐悜偺揹婥惗棟妛偺尋媶傪峴偄傑偟偨丅
恄宱偺妶摦偼揹婥尰徾偱偡偐傜丄擼攇偑恌抐偵桳梡偱偁傞傛偆偵丄愐悜偐傜偺妶摦揹埵(action potential)丄偡側傢偪愐悜攇傪椪彴偵墳梡偡傞柌傪偄偩偒尋媶偵杤摢偟偰偄傑偟偨丅
偦偺屻偼丄愐捙奜壢堛偲偟偰懡悢偺愐捙庤弍傪庤偑偗丄傑偨丄崪丒娭愡偺奜彎傗愐悜懝彎偺帯椕傪峴偄丄傑偨愐悜懝彎偺姵幰偲偺岎棳傕怺傔傑偟偨丅
屇傃偮偗傞偺偱偼側偔丄尦婥側堛幰偑昦婥偺姵幰偺偲偙傠偵摦偔堛椕傊仭
1990擭偺偙偲偱偡丅幵堉巕偵偺偭偨恎懱忈奞幰偺戙昞偑憡択偵傗偭偰偒傑偟偨丅
幵堉巕15戜偺僌儖乕僾偱奀奜椃峴偵弌偐偗傞寁夋傪棫偰偨偺偱偡偑丄椃峴戙棟揦偼僣傾乕媞偵枩堦帠屘偱傕惗偠傞偲愑擟傪庢傝偐偹傞偲偺棟桼偱丄愑擟偑庢傟傞堛巘偺椃峴傊偺揧忔傪傕偲傔傑偟偨丅
斵傜偼丄塣摦婡擻偵偼忈奞偑偁傞偑丄柦偵偐偐傢傞幘昦偼偁傝傑偣傫丅堛巘偑揧忔偡傞偙偲偱丄奀奜椃峴偑壜擻偵側傞偺偱偁傟偽偲丄戝妛昦堾偺堛嬊挿偱偁傞棫応傕棙梡偟偰堛巘偺攈尛傪栺懇偟傑偟偨丅
偲偙傠偑丄1991擭丄傾儊儕僇丄僇僫僟傊偺奀奜椃峴偺僗働僕儏乕儖偑嬶懱揑偵側傞偲丄巹偑摉偰偵偟偰偄偨庒偄惍宍奜壢堛偨偪偼偙偲偛偲偔忈奞幰偲偺奀奜椃峴傊偺揧忔傪嫅斲偡傞巒枛偱偡丅偦偙偱丄峴偒偑偐傝忋丄巹偑丄斵傜偲奀奜椃峴偵弌偐偗傞偙偲偵側傝傑偟偨丅

斵傜偲偺椃偼丄堛巘偲偟偰偺堛椕娤傪戝偒偔曄偊傑偟偨丅堛巘姵幰娭學傪敳偒偵丄椃偺拠娫偲偟偰丄椃偲偄偆旕擔忢傪嫟桳偡傞偲丄姵幰偺杮壒偑暦偙偊偰偒傑偡丅
斵傜偼堛巘側偳怣棅偟偰偄側偄偺偱偡丅乽堛幰偼丄帺暘偵搒崌偺傛偄姵幰偟偐傒側偄乿偙偺尵梩偵偼徴寕傪庴偗傑偟偨丅
偙偺宱尡偐傜丄摦偗側偄姵幰傪昦堾偵屇傃偮偗傞偺偱偼側偔丄尦婥側堛幰偑昦婥偺姵幰偺偲偙傠偵摦偔堛椕丄墲恌堛椕傪傗傠偆偲寛怱偟傑偟偨丅

1972擭乮S47擭乯揷拞妏塰憤棟偑擔拞崙岎傪惓忢壔偝偣偨偲偒偺幨恀偱偡丅摉帪拞崙傪偍偲偢傟偨惌晎偺梫恖偨偪偼丄偦偙偱懱挷傪夡偟丄朘拞抍偵偼堛巘偑晅偒揧偆偙偲偲側傝傑偟偨丅巹偺恊愂偺堛巘偑揧忔偟偰偍傝傑偟偨丅
幮夛揑抧埵偑崅偔丄嵿椡傕朙偐側尃椡幰偨偪偼丄帺傜偺寬峃娗棟偺偨傔偵丄堛巘傪楢傟偰椃傪偡傞偙偲偑嫋偝傟偨偺偱偡丅偙偺傛偆偵丄乽昁梫偲偝傟傞偲偙傠偵堛巘偑摦偔乿丄傕偭偲偄偊偽丄乽堛椕偦偺傕偺偵婡摦椡傪帩偨偣傞偙偲乿偱丄傛傝幙偺崅偄堛椕偺採嫙偑壜擻偲側傝傑偡丅媬媫堛椕偺尰応偱偺僪僋僞乕僿儕傕堛椕偑摦偔嬶懱椺偩偲峫偊偰偄傑偡丅

墲恌傪偡傞嵼戭堛椕傪傗傠偆偲寛堄偟偨1991 擭摉帪丄擔杮偺榁恖昦堾偱偼丄偹偨偒傝榁恖偨偪偁傆傟偰偄傑偟偨丅揰揌傗塰梴僠儏乕僽偵偮側偑傟丄僆僔儊傪偁偰傜傟側偑傜丄羼憂傪嶌傝丄傗偑偰攛墛偱彚偝傟傞偲偄偆斶嶴側忬嫷偱偡丅崅楊幰偱傕丄1暘丄1昩挿偔惗偐偡偙偲偑丄堛椕偺幮夛揑堄媊偩偲怣偠傜傟偰偄偨帪戙偱偡丅
暋悢偺幘姵傪傕偮崅楊幰偼丄昦婥偺悢偩偗愱栧堛偱偁傞庡帯堛傪傕偪傑偡丅崅寣埑偼弞娐婍壢愱栧堛丄摐擜昦偼撪暘斿愱栧堛丄攛婥庮傪傒傞屇媧婍壢愱栧堛丄旼偺曄宍偲捝傒偼惍宍奜壢堛丄敀撪忈偼娽壢堛偲丄暋悢偺愱栧堛偵偐偐傞偺偑摉偨傝慜偵側偭偰偄傑偟偨丅擔杮偺奐嬈堛偑偁傑偹偔愱栧堛偲側偭偰偟傑偭偨偐傜偱偡丅
偝傜偵丄庻柦偱柦傪暵偠傞崅楊幰傑偱傕偑丄昦堾偱偺墑柦帯椕偺偼偰丄彚偝傟傞擔杮偺堛椕暥壔偑忴惉偝傟偰偄傑偟偨丅昦堾偱巰偸偙偲偵壗傜媈栤偑側偄偳偙傠偐丄岾偣側偙偲偩偲庴偗巭傔傜傟偰偄傑偟偨丅
偟偐偟丄巹偼丄夞暅偺婜懸偑側偄崅楊幰偵丄擹岤側堛椕傪峴偆偙偲偵偼丄嫮偄媈栤偑偁傝傑偟偨丅
攛墛偼帯偭偨偑丄攑梡徢岓孮偱怮偨偒傝偲側偭偨丅
専嵏偺偨傔偺擖堾偱擣抦徢偑憹埆偟丄偦偺恖傜偟偝傪幐偭偨丅
崅楊幰偺昦堾堛椕偺尰応偱偼丄偙偺傛偆側偙偲偑擔忢拑斞帪偱偟偨丅堛巘偨偪偼丄昦婥偼帯椕偡傞偑丄昦恖偲偟偰慡恖揑偵曔傜偊傞偙偲傪朰傟丄堛妛偲偟偰偺壢妛惈傪柶嵾晞偵丄峴傢傟偨憻婍傪傒傞堛椕傊偺斀徣偼暦偐傟傞偙偲偑偁傝傑偣傫偱偟偨丅
堛椕夘擖偺懨摉惈偼丄専嵏僨乕僞乕偑婎弨抣偵栠偭偨偲偄偆傛偆側扨弮側巜昗偱偼偐傞傕偺偱偼偁傝傑偣傫丅QOL 傪偳傟傎偳崅傔偨偺偐偲偄偆偙偲傪丄崅楊幰堛椕偺巜昗偲偡傞抧堟堛椕傪峴偄偨偄偲峫偊傑偟偨丅

1992擭4寧丄嵼戭堛椕傪杮奿揑偵峴偍偆偲偍傗傑忛杒僋儕僯僢僋傪奐嬈偟傑偟偨丅椕梴惗妶傪偟偭偐傝巟偊傞偨傔偵朘栤娕岇傪婡幉偲偟丄24帪娫懳墳偡傞偨傔偵丄撪壢堛偺僷乕僩僫乕偲擇恖偱偺奐堾偱偡丅
彫偝側恌椕強偺戝偒側僒乕價僗傪婙報偵丄墲恌偵椡傪偄傟傞恌椕強偼丄摉帪偺擔杮偱偼旕忢偵捒偟偄懚嵼偱偟偨丅
僶僽儖宱嵪偑廔傢傝傪崘偘偦偆側偙傠偱偟偨偑丄憡曄傢傜偢丄崑壺側寶暔偵丄専嵏愝旛傪廩幚偝偣偨憰旛偺恌椕強偑堦斒揑偱偟偨丅
偟偐偟丄偍傗傑忛杒僋儕僯僢僋偼丄愝旛偼挻壒攇恌抐憰抲丄儗儞僩僎儞恌抐憰抲丄怱揹恾偩偗丅偝傜偵丄彴柺愊偑丄俀俆捸偟偐側偄挻寉検恌椕強偱偟偨丅
姵幰偑彮側偔偲傕塣塩偟偰備偗傞傛偆偵偲偄偆攝椂偐傜丄弶婜搳帒妟傪嵟彫尷偵梷偊傑偟偨丅屵慜拞偼奜棃恌椕丄屵屻偐傜墲恌偲偄偆僗僞僀儖偱偡丅嵼戭堛椕偑奜棃堛椕偺偦偺墑挿忋偵偁傞偲偄偆怣擮偐傜偱偡丅
偄偮傕奜棃偵捠堾偟偰偄偨姵幰偑壗傜偐偺帠忣偱捠堾偑崲擄偲側偭偨偲偒丄偄偮偱傕丄墲恌堛椕傪峴偄丄嵞傃尦婥偵側傟偽丄傑偨捠堾偟偰偄偨偩偔丅偙傟偑丄巹偺僀儊乕僕偡傞抧堟堛椕偺巔偱偡丅
嶐崱丄墲恌愱栧偺僋儕僯僢僋偑惙傫偵奐嬈偝傟丄嵼戭堛椕偑昦堾偐傜偺庴偗嶮偲偟偰擣幆偝傟偰偄傞姶偼斲傔傑偣傫偑丄巹偵偲偭偰偼丄墲恌堛椕偑擖堾堛椕偺愭偵偁傞傕偺偱偼偁傝傑偣傫丅
巹偳傕堛椕朄恖偼丄傾僗儉僗偲偄偄傑偡丅Activity supporting medicine :systematic service.偺棯徧偱丄妶摦傪巟偊傞堛椕偲偄偆棟擮傪儊僢僙乕僕偲偟偰揱偊傞偨傔偵柦柤偟傑偟偨丅
乽帺戭偱埨惷偵偟側偝偄乿丅乽晽楥偼嬛巭偱偡乿丅偙偺傛偆偵擔忢惗妶傪惂尷偡傞堛椕偱偼側偔丄攛幘姵偺姵幰偑搊嶳傪偟偨偄偲偄偊偽丄巁慺傪弨旛偡傞側偳偟偰帺屓幚尰傪堛椕偐傜巟偊傑偡丅
偑傫偺枛婜姵幰偑擖梺偟偨偄偲婅偊偽丄埨慡側擖梺偺偨傔偵丄偨偲偊偽扙悈傪梊杊偡傞偨傔偵曗塼傪峴偭偰擖梺偟偰傕傜偭偨傝偟傑偡丅
尰嵼丄撊栘導撊栘巗丄撊栘導彫嶳巗丄堬忛導寢忛巗偵3偮偺嵼戭椕梴巟墖恌椕強偲丄朘栤娕岇僗僥乕僔儑儞丄榁恖曐寬巤愝丄僌儖乕僾儂乕儉側偳傪塣塩偟偰偄傑偡丅
夘岇曐尟偺曐尟幰偱偁傞峴惌偲楢実傪偟側偑傜丄嵼戭働傾傪悇恑偡傞偨傔偵偼丄婎慴帺帯懱偛偲偵恌椕強偑偁傞偲傛偄偲峫偊偰偄傑偡丅傑偨丄抧堟丄抧嬫堛巘夛偲嫤椡偟偰抧堟堛椕傪揥奐偡傞偨傔偵傕丄戝愗側偙偲偩偲巚偭偰偄傑偡丅
偦偟偰丄嵼戭堛椕偺偒傢傔偰廳梫側梫慺偼丄朘栤娕岇偲偺嫤摥偱偡丅娕岇巘偺偄側偄昦堾偑側偄傛偆偵丄朘栤娕岇巘偼嵼戭堛椕偵偍偗傞庡栶偱偡丅
嵼戭堛椕偺懳徾幰偼丄幘昦丄忈奞丄惈暿丄擭楊偵偐偐傢傜偢丄婡摦椡偁傞堛椕僒乕價僗偑昁梫側恖偡傋偰偱偡丅
嘆 NICU 偐傜抧堟偵傕偳偭偨宱娗塰梴娗棟偱恖岺屇媧婍傪憰拝偟偨廳徢彫帣丄
嘇 ALS丄嬝僕僗僩儘僼傿乕丄懡宯摑堔弅徢側偳恄宱負飼a姵幰
嘊 愐悜懝彎傗擼懝彎側偳偺奜彎姵幰丄
嘋 愊嬌揑側帯椕偑傓偢偐偟偔側偭偨偑傫姵幰丄
嘍 夘岇傪梫偡傞嫊庛側崅楊幰傗擣抦徢姵幰側偳偱偡丅
懳徾幘姵偵傛偭偰丄偦傟偧傟丄嵼戭堛椕傪宲懕偟偰備偔偆偊偱摿桳側壽戣偑偁傝傑偡丅
寣塼専嵏丒擜専嵏傗儗儞僩僎儞専嵏丒僄僐乕専嵏側偳夋憸恌抐傕丄帺戭偱娙扨偵仭

堦斒偵偼嵼戭堛椕偼丄昦堾堛椕偲斾妑偟偰丄偦偺幙偑掅偄偲峫偊傜傟偑偪偱偡丅
偟偐偟丄擣抦徢傪崌暪偟偰偄偰丄帯椕偺堄媊傪棟夝偡傞偙偲偑崲擄偩偭偨傝丄愊嬌揑側帯椕偵嫤椡偑偱偒側偐偭偨傝偡傞応崌偵丄廧傒姷傟偨帺戭偱丄撻愼傒偺僗僞僢僼偑嵼戭偱帯椕傪宲懕偡傞儊儕僢僩偼偼偐傝偟傟傑偣傫丅
偑傫偺枛婜偵丄傢傜傪傕偡偑傞巚偄偱恏偄壔妛椕朄偵朷傒傪偐偗丄昦堾偱柦傪棊偲偡恖惗傕丄垽偡傞壠懓偵埻傑傟偨帺戭偱嵟屻傑偱曢傜偡恖惗傕丄帺桼偵慖戰偱偒傞偙偲偑戝愗偱偡丅
嵼戭偱偼丄昦堾偱偑傫偲愴偆傛傝傕丄柶塽椡偑崅傑傝丄昦堾堛巘偺梊屻梊應傛傝梱偐偵挿偔柦傪偮側偖姵幰傕偨偔偝傫偄傑偡丅
寣塼専嵏丒擜専嵏傗儗儞僩僎儞専嵏丒僄僐乕専嵏側偳夋憸恌抐傕丄帺戭偱娙扨偵峴偆偙偲偑偱偒傑偡丅戝妡偐傝側庤弍傗MRI側偳摿庩側専嵏埲奜偱偁傟偽丄昦堾偱偱偒傞堛椕偼嵼戭偱峴偆偙偲偑壜擻偱偡丅
仧偍偟傔偺岎姺偱丄柍棟側椡偑偐偐傝丄崪愜偟偰偟傑偄傑偟偨丅
崪偑旘傃弌偟偰偟傑偭偨偺偱丄帺戭偱張抲傪偟傑偟偨丅
彫偝側庤弍偱偁傟偽丄嵼戭偱峴偊傑偡丅
 |
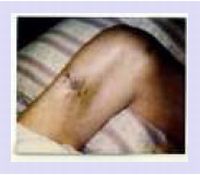 |
仧擣抦徢偺奜彎 朌崌張抲
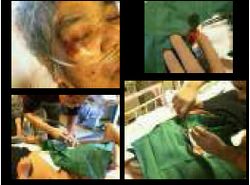
娫幙惈攛墛偱巁慺椕朄傪峴偭偰偄傞擣抦徢偺徢椺偱偡丅
偟偽偟偽揮搢偟偰丄憂彎張抲傪昁梫偲偟傑偡丅
堛椕巤愝傪庴恌偟偰張抲偡傞応崌偼丄媬媫幵傪梫惪偡傞偙偲偲側傝傑偡丅偝傜偵丄張抲屻偺憂偺娗棟偺偨傔偵丄偟偽傜偔捠堾丄捠堾偑崲擄側偲偒偼擖堾偑昁梫偲側傞偐傕偟傟傑偣傫丅
曕峴崲擄偱丄擣抦婡擻偑掅壓偟偰丄巁慺椕朄傪峴偭偰偄傞梫夘岇姵幰偵偲偭偰丄嵼戭偱帯椕偑宲懕偱偒傟偽丄壠懓偺夘岇晧扴傕寉尭偝偣傞偙偲偑偱偒傑偡丅旀暰偟偨媬媫堛椕偺尰応偐傜傒偰傕丄媬媫斃憲姵幰傪尭傜偣傞偙偲偼堄媊偁傞偙偲偲側傝傑偡丅
仧崪愜 曐懚揑壛椕 娤寣揑壛椕

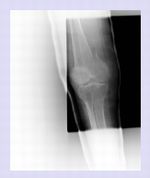
擣抦徢偲攑梡徢岓孮偵傛傝丄嵼戭椕梴拞偺徢椺偱偡丅
儂乕儉僿儖僷乕偑儀僢僪偐傜幵堉巕偵堏忔偝偣傞嵺偵丄岆偭偰塃壓巿偵柍棟側椡傪偐偗偨傛偆偱偡丅偦偺屻丄塃旼偵醬捝偲庮挴偑弌尰偟偨偨傔丄嬞媫墲恌偺埶棅偑偁傝傑偟偨丅
帺戭偱儗儞僩僎儞傪嶣塭偡傞偲丄戝偨偄崪偑崪愜偟偰偄傞偙偲偑傢偐傝傑偟偨丅
帺戭偱偺儗儞僩僎儞嶣塭偱傕丄恌抐惛搙偑掅壓偡傞偙偲偼偁傝傑偣傫丅
慡恎忬懺偐傜丄娤寣揑壛椕乮庤弍椕朄乯偼崲擄偲敾抐偟丄帺戭偱僊僽僗奜屌掕傪峴偄傑偟偨丅媬媫幵偱昦堾偵斃憲偟偨応崌偼丄擖堾偺揔墳偲側傞徢椺偱偡丅帺戭偱媫惈婜偺帯椕傪峴偆偙偲偱丄岠棪揑側堛椕偵峷專偡傞偙偲偲側傝傑偡丅
擣抦徢偺廳搙側徢椺偵偲偭偰丄帺戭偱偺堛椕偺宲懕偼丄杮恖壠懓偺惛恄揑晧扴傪寉偔偟傑偡丅擣抦徢姵幰偺擖堾偼丄壠懓偺晅偒揧偄偑忦審偲偝傟傞偙偲偑懡偔丄杮椺偺偛壠懓偼丄夁嫀偺擖堾偵晅偒揧偭偨恏偄懱尡傪傕偪丄帺戭偱帯椕偑宲懕偱偒偨偙偲偵枮懌傪偟偰偄傑偟偨丅偝傜偵丄姵幰傕擖堾偵傛偭偰擣抦徢偑憹埆偡傞偙偲傪偟偽偟偽宱尡偟傑偡丅
仧嫊庛崅楊幰 17擭 挿婜壔偡傞嵼戭堛椕

嵼戭椕梴傪奐巒偟偰丄17擭偑宱夁偟偰偄傞徢椺偱偡丅擼寣娗忈奞偼丄媫惈婜偵偟偭偐傝娗棟偑偱偒丄媬柦偝傟傟偽丄偦偺屻偼丄攛墛側偳巰偵偄偨傞崌暪徢偑側偄尷傝丄挿婜偵傢偨傝忈奞偲偲傕偵椕梴偡傞偙偲偲側傝傑偡丅慡恎忬懺偺娗棟偑傛偗傟偽椕梴婜娫偼丄偳傫偳傫挿偔側傝傑偡丅摨帪偵丄夘岇壠懓傕擭傪廳偹傞偙偲偲側傝傑偡丅
挿婜嵼戭椕梴姵幰偱丄巰朣偵傛傝嵼戭椕梴偑拞巭偲側傞徢椺傪彍偔偲丄夘岇幰偺崅楊壔偵傛偭偰丄偁傞偄偼丄夘岇幰偺巰朣丄幘昦滊姵側偳丄夘岇幰偺栤戣偱嵼戭椕梴偑拞抐偝傟偰偄傑偡丅

挿婜偵嵼戭椕梴傪宲懕偡傞偨傔偵偼丄夘岇壠懓傪巟墖偡傞偙偲偑廳梫偱丄偦偺偨傔偵偼丄夘岇曐尟僒乕價僗傪惓偟偔妶梡偡傋偒偱偡丅働傾儅僱偺椡検偑栤傢傟傞偙偲偲側傝傑偡丅
2000 擭偵巤峴偝傟偨夘岇曐尟惂搙偵傛偭偰丄偙偺傛偆側挿婜偺嵼戭椕梴偑壜擻偲側偭偰偄傑偡丅
杮椺偼丄岆殝惈攛墛傪崌暪偟丄擖堾壛椕傪峴偭偨偙偲傕偁傝傑偡偑丄堓釕傪憿愝偟偰偐傜偼丄塰梴娗棟偑揔愗偵峴傢傟丄妋幚偵扙悈偺梊杊壜擻偲側傝丄傛偄忬懺偱椕梴偝傟偰偄傑偡丅
堦儢寧偵俈擔偐傜侾侽擔偖傜偄僔儑乕僩僗僥僀傪峴偄丄夘岇壠懓偺儗僗僷僀僩働傾偑働傾僾儔儞偵惙傝崬傑傟偰偄傑偡丅昦堾傗巤愝偱偼丄擫偲曢傜偡偙偲偼偱偒傑偣傫丅
墱偝傫偺柤慜偼側傫偲乽僞儅乿偱偡丅擫偱偼偁傝傑偣傫丅
仧娕庢傝傪帇栰偵偄傟偨崅楊幰嵼戭堛椕
擼寣娗忈奞偵傛傝丄怉暔忬懺偲側偭偨徢椺偱偡丅
椶揤醰釋傪崌暪偟夞暅偺婜懸偑側偄偲崘偘傜傟丄壠懓偼嵼戭偱娕庢傝傑偱傕婓朷偟丄嵼戭椕梴傪峴偄傑偟偨丅
偛庡恖偼崅楊偱偡偑丄忣擬偲垽忣傪傕偭偰夘岇偝傟傑偟偨丅
旝擬偑偱傞偲丄朘栤娕岇巘偵楢棈偑擖傝丄捈偪偵朘栤偟傑偡丅
乽擜検偑偡偔側偄偺偱丄扙悈偱偟傚偆偹丅悈暘偺拲擖検懡偔偟傑偟傚偆乿丄偁傞偄偼丄
乽擜偑崿戺偟偰偄傑偡偹丅擜楬姶愼偑媈傢傟傑偡丅堛巘偲憡択偟偰丄峈惗暔幙傪搳梌偟傑偟傚偆乿丄
乽傓偔傒偑偮傛偔丄屇媧壒偵堎忢傪姶偠傑偡丅怱晄慡偐傕偟傟傑偣傫偺偱丄堛巘偵墲恌傪埶棅偟傑偟傚偆乿側偳丄
懳墳曽朄傪恎嬤側偲偙傠偱懱尡偡傞偙偲偑偱偒傑偡丅
姵幰偺忬嫷偑偄偮傕偲堘偆偲偄偆偙偲偼丄枅擔擬怱偵夘岇偡傞壠懓偺傎偆偑丄捈姶揑偵姶偠傞偙偲偑懡偄傕偺偱偡丅偦偺偮偳丄朘栤娕岇巘傗堛巘偑挌擩偵懳墳偡傞偙偲偱丄夘岇幰偼丄偄偮偺傑偵偐娕岇巘偲摨摍丄偁傞偄偼偦傟埲忋偺娤嶡椡丄恌抐椡傪妛廗偡傞偙偲偵側傝傑偡丅
宱尡懁偐傜傕偆偟偁偘傟偽丄俀儢寧埲忋嵼戭椕梴偑宲懕偱偒傟偽丄夘岇壠懓偑丄堛椕揑側抦幆傗媄弍傪妛傃丄嵼戭椕梴偱偒傞娐嫬偑惍旛偝傟偰偄傞偲丄嵼戭堛椕偼丄拞抐偝傟傞偙偲側偔丄嵼戭娕庢傝傑偱峴偊傞偙偲偑懡偄偱偡丅
壠懓偵丄帺戭偱夘岇偟傛偆偲偡傞婥帩偪偑側偄応崌偼丄姵幰偺昦懺偑寉偔偲傕丄偍偍傓偹俀廡娫埲撪偵嵼戭堛椕偑拞巭偲側傝傑偡丅
拞巭偺嵺偺棟桼偼丄嵄嵶側偙偲偑暋悢偁偘傜傟傑偡丅怑応偱戅強幰偑偱偰丄僷乕僩僞僀儅乕偺巇帠偑朲偟偔側傝丄嵟嬤偼帩昦偺崢捝傕偱偰偒偰丄巕嫙偑棃擭庴尡偡傞偐傜側偳丄捈愙揑偱側偄丄偝傑偞傑側棟桼偑偁偑傝傑偡丅
嵼戭堛椕摫擖婜偼丄嵟弶偺俀廡娫偱壠懓偺夘岇堄梸傪悇偟検傞偙偲偑偱偒偰丄師偺俀儢寧偼丄夘岇壠懓偵堛椕顚鞉m幆丄媄弍偺廗摼偑壜擻偐敾抐偱偒傑偡丅
媣偟傇傝偵墲恌偵巉偭偨偲偒偵丄偪傚偭偲傓偔傒偑婥偵側傝傑偟偨丅乽棙擜嵻巊偭偰傒傑偟傚偆偐乿偲丄
堛巘偺巹偑採埬偡傞偲丄乽偄傗偄傗丄偪傚偭偲尒崌傢偣偨偄偱偡偹乿偲偛庡恖偑偍偭偟傖偄傑偡丅偳偭偪偑堛巘偐傢偐傜側偔側傞丅偙傫側応柺傕丄嵼戭堛椕偺傛偝偐傕偟傟傑偣傫丅
仧娭愡儕僂儅僠
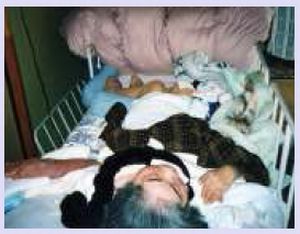
儉僠儔儞僗僞僀僾偺娭愡儕僂儅僠偱偡丅娐幉捙垷扙塒偲摢奧掙娮擖偑偁傝丄儀僢僪傪婲偙偡偲丄娮擖偟偨寊捙偑墑悜傪巋寖偟屇媧崲擄傪惗偠傞傎偳昦懺偼恑峴偟偰偄傑偡丅
捠堾偑崲擄側忬嫷偱偡丅庡帯堛偱朸戝妛昦堾偺崅柤側儕僂儅僠壢愱栧堛偼丄姵幰傪恌嶡偡傞偙偲側偔丄壠懓偐傜偺昦忬愢柧傪棅傝偵丄墑乆偲俀擭娫栻暔搳梌偩偗傪宲懕偟偰偄傑偟偨丅
偪傚偆偳夘岇曐尟惂搙偑奐巒偝傟偨帪婜偱偡丅働傾儅僱僕儍乕偑丄俀擭娫擖梺偟偰偄側偄偺偱擖梺偺惀旕偵憡択偵朘傟丄偙偺斶嶴側忬嫷傪抦傝傑偟偨丅
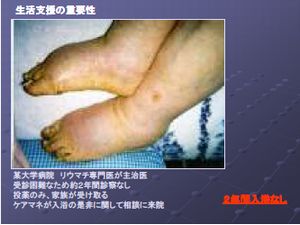 娭愡儕僂儅僠偺墛徢偼擱偊恠偒偰偄傞偙偲偑寣塼専嵏偐傜敾柧偟傑偟偨丅栻暔椕朄傪曄峏偟偰丄塰梴娗棟傗扙悈偺曗惓傪峴偄丄埨慡偵擖梺偱偒傞懱椡傪偮偗傑偟偨丅
娭愡儕僂儅僠偺墛徢偼擱偊恠偒偰偄傞偙偲偑寣塼専嵏偐傜敾柧偟傑偟偨丅栻暔椕朄傪曄峏偟偰丄塰梴娗棟傗扙悈偺曗惓傪峴偄丄埨慡偵擖梺偱偒傞懱椡傪偮偗傑偟偨丅
杮椺埲奜偵傕昦忬偑憹埆偟偰丄堏摦偑崲擄偲側偭偨偨傔丄堛椕婡娭偵庴恌偱偒側偔側傝丄偨偩栻暔偩偗搳梌偝傟偰偄傞偙偲偑偟偽偟偽偁傝傑偡丅栻傪堸傓偙偲偑堛椕偲怣偠偰偄傞姵幰壠懓偑偨偔偝傫偄傞偐傜偱偡偑丄姵幰傪昦堾偱懸偮昦堾堛巘偺堄幆偵傕栤戣偑愽傫偱偄傑偡丅

擭娫俁俁枩恖偑偑傫偱柦傪棊偲偟偰偄傑偡丅尰嵼偺偑傫帯椕偼丄庤弍椕朄丄曻幩慄椕朄丄壔妛椕朄偑庡偱偡偑丄愱栧堛偑帯椕偟偰傕丄帯椕偱偒側偄偑傫偑偁傞偲偄偆偙偲偱偡丅
偲偙傠偑丄崻帯偵帄傜側偄偙偲偑傢偐偭偨帪揰偱丄嵼戭儂僗僺僗働傾偺慖戰巬偑梌偊傜傟偰偄傑偣傫丅
偦偺攚宨偵偼丄枹偩偵偑傫偺崘抦傪嫅傓壠懓偑偄傑偡偟丄傢偑崙偱偼丄偑傫帯椕偺昗弨壔偑抶傟偰偄傞偙偲傕偁傝丄撈慞揑偵壔妛椕朄偵朷傒傪偮側偖堛巘傕偄傞偐傜偱偡丅
嵼戭娚榓働傾偼丄巤愝偲斾妑偟偰丄懟怓側偔峴偊傑偡偑丄昦堾堛巘偐傜傕丄姵幰壠懓偐傜傕丄嵼戭娚榓働傾傊偺怣棅偑朢偟偔丄偝傜偵丄杻栻傪巊偆娚榓堛椕傊偺曃尒偑巆偭偰偄傑偡丅
傑偨丄嵼戭堛椕堏峴偺帪婜偑旕忢偵抶傟偰偄傑偡丅偣偭偐偔嵼戭偵傕偳偭偰丄悢擔屻偵柦傪偍偲偡徢椺傕偁偲傪偨偪傑偣傫丅
嵼戭儂僗僺僗働傾傪朄棩偑曐忈偟偨丄偑傫懳嶔婎杮朄戞擇愡嬒偰傫壔偺忦暥偵婜懸偟偰偄傑偡丅
巆偝傟偨帪娫傪壠懓偲偲傕偵嫟桳偡傞偲丄偛壠懓偑戝愗側恖偺巰傪庴偗擖偄傟傞偙偲偑偱偒傞偺偱偼側偄偱偟傚偆偐丠
昦堾偱偺嵟婜偲帺戭偱偺偦傟偼丄偛壠懓偺斀墳偑偁傑傝偵傕堎側傝傑偡丅斶偟傒偼摨偠偱偁偭偰傕丄嵟婜傑偱働傾偱偒偨払惉姶偵曪傑傟偰偄傞報徾傪帩偪傑偡丅
堛妛揑側梡岅偱偁傝傑偣傫偑丄乽枮懌巰乿偲偄偆奣擮傪撉攧怴暦幮偑揱偊偰偄傑偡丅嵼戭偱偺娕庢傝偼丄枮懌巰偑懡偄偲怣偠偰偄傑偡丅
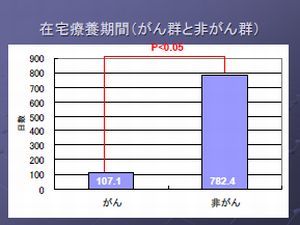
偑傫偺儂僗僺僗働傾偼丄夘岇偑偨偄傊傫偩偲憐憸偟偰偄傞恖偑懡偄偱偡偑丄幚嵺偵嵼戭堛椕傪峴偆婜娫偼丄3儢寧掱搙偱偡丅偑傫偱側偄崅楊幰側偳偼丄2擭偐傜3擭偱偡丅

恎懱揑偵偼尦婥偱丄撈嫃偺崅楊幰傕懡偄偱偡偑丄斵傜偑擣抦徢傪敪徢偡傞偲丄夘岇巟墖側偟偵惗妶偑崲擄偵側傞帪婜偑偒傑偡丅僌儖乕僾儂乕儉側偳偺偄傢備傞嫟惗宆偺廧傑偄偱丄怴偟偄壠懓偲偲傕偵丄怴偟偄壠偱惗妶傪宲懕偱偒傞傛偆偵丄嵼戭堛椕偺庤朄傪墳梡偟偰偝偝偊傞偙偲偑偱偒傑偡丅

崅楊幰巤愝偱偺娕庢傝傕壜擻偱偡偑丄偦傟偵偼丄夘岇僗僞僢僼偺廔枛婜堛椕傊偺棟夝偲嫤椡偑昁梫偱偡丅傛偄廔枛婜偺懱尡偑拁愊偝傟傞偲丄恖偺巰偑嫲傠偟偄傕偺偱側偄偙偲偵婥偑偮偄偰偔傟傑偡丅
堛巘傗娕岇巘偑朘傟偨偲偒丄偦偙偼堛椕偺応偵側傝傑偡偑丄斵傜偑婣傞偲偦偙偼丄偄偮傕偺惗妶偺応偲側傞丅偙傟偑戝愗偱偡丅

嵼戭堛椕偺庡栶偼丄朘栤娕岇巘偨偪偱偁傝丄堛巘偲娕岇巘偼幵偺椉椫偵偨偲偊傜傟偰偄傑偡丅嵟嬤偼丄岥偐傜怘傋傞偙偲偺堄媊偑尒捈偝傟偰偄傑偡丅恖娫偺懜尩偵徠傜偟崌傢偣偰傕乽怘乿偺廳梫惈偑嵞擣幆偝傟偨偲偄偊傑偡丅扨偵惗柦妶摦傪堐帩偡傞偨傔偵怘帠傪愛庢偡傞偺偱偼偁傝傑偣傫丅怘帠偵偼丄杮擻揑側婌傃偩偗偱側偔丄暥壔揑堄媊偑偁傝傑偡丅
 攛偑傫偺嵼戭儂僗僺僗働傾偺徢椺偱偡偑丄岲暔偺僗僀僇傪怘傋傞偨傔偵朘栤帟壢帯椕傪庴偗傑偟偨丅
攛偑傫偺嵼戭儂僗僺僗働傾偺徢椺偱偡偑丄岲暔偺僗僀僇傪怘傋傞偨傔偵朘栤帟壢帯椕傪庴偗傑偟偨丅
巰婜偑敆偭偰偄傞偲偒偱偡偑丄岾偣偦偆側徫婄偑戝曄報徾揑偱偡丅
偄傑傗丄堛巘偲娕岇巘偩偗偱側偔丄帟壢堛巘傗栻嵻巘傪姫偒崬傫偱丄嵼戭堛椕傪巐椫嬱摦偱悇恑偡傞帪戙偲側偭偰偄傑偡丅

壢妛媄弍偺栚妎偟偄恑曕偱丄姶愼徢傪娷傔偰媫惈幘姵偱柦傪棊偲偡偙偲偑彮側偔側傝傑偟偨丅偟偐偟丄堦曽偱丄媬柦偼偝傟偨傕偺偺忈奞偲偲傕偵曢傜偝偹偽側傜側偄姵幰偨偪偑憹偊偰偄傑偡丅
帯偣側偄幘昦偼丄忈奞偲曔傜偊傞偙偲偑偱偒傑偡丅忈奞偼丄屄恖偺場巕偩偗偱側偔丄娐嫬場巕偵傛偭偰丄偦偺掱搙曄傢傞偙偲偑WHO 偵傛偭偰帵偝傟偰偄傑偡丅偡側傢偪丄忈奞偲岦偒崌偆偑堛椕偑媮傔傜傟巒傔傑偟偨丅
僷儔僟僀儉偼丄cure 偐傜care 傊偲戝偒偔曄傢傝偮偮偁傝傑偡丅巰偼堛妛偺攕杒偱偼側偔丄廔枛婜堛椕偺擣幆傕曄傢傝傑偟偨丅崻帯堛椕偐傜丄娚榓堛椕乮palliation乯傊嬯捝傪彍偔偨傔偵堛椕偑昁梫偲偝傟偰偄傑偡丅
life care 偲偼丄柦傪媬偄丄偔傜偟傪巟偊丄恖惗偵偐偐傢傞偙偲偩偲巚偭偰偄傑偡丅

堛椕偺応偼丄巤愝偐傜抧堟偵偆偮傝丄堛椕偺崻嫆傕EMB偐傜NBM偵曄傢傝偮偮偁傝傑偡丅堛椕偺扴偄庤傕丄懡怑庬嫤摥偲側偭偰偒傑偟偨丅
暯嬒庻柦傪偼傞偐偵挻偊偨崅楊幰偵摉偰偼傔傞偙偲偑偱偒傞椪彴専嵏偺揔愗側婎弨抣偼偁傝傑偣傫丅僿儌僌儘價儞抣偑巹偺敿暘偵傒偨側偔偲傕尦婥側崅楊幰偑偨偔偝傫偄傑偡丅悢抣傪婎弨抣偵栠偡偨傔偺堛椕偱丄QOL傪偦偙側偆姵幰偑偄偰偼杮枛揮搢偱偡丅
寣埑傪婎弨抣偵偝偘偰僐儞僩儘乕儖偟偨偙偲偱妶摦惈偑掅壓偟偨傝丄尩枾側寣摐娗棟傪偍偙側偭偨偨傔擣抦徢偑埆壔偟偨傝丄専嵏偺偨傔偵擖堾偱攑梡徢岓孮偑憹埆偟偨傝偡傞偙偲偑尰幚偵婲偙偭偰偄傑偡丅
偦偟偰丄堛椕偺婎杮偑丄EBM 偐傜NBM 傊仭

嵼戭堛椕傪庢傝忋偘偨TV僪儔儅偑恖婥傪廤傔偰偄傑偡丅嵼戭堛椕偑恎嬤偵側偭偨偲偄偆偙偲偱偡丅
嵼戭堛椕傪偲傝偁偘偨僪僉儏儊儞僞儕乕塮夋傕忋塮偝傟偰偄傑偡丅
嵼戭堛椕偼崙壠偺桿摫偐傜丄崙柉偺婜懸偵偐傢傝偮偮偁傞偲姶偠傑偡丅


嵼戭堛椕偼堛椕幰偲姵幰丒壠懓偺怣棅娭學側偟偵峴偆偙偲偑偱偒傑偣傫丅怣棅偺鉐偼椙岲側僐儈儏僯働乕僔儑儞側偟偵寢偽傟傑偣傫丅
堛巘丒姵幰娫偺僐儈儏僯働乕僔儑儞偼丄擔杮偺堛椕曵夡傪慾巭偡傞椡偲側傞偲怣偠偰偄傑偡丅
嵼戭堛椕偼丄昦堾堛椕偵懟怓側偄椙幙偺堛椕傪夁晄懌側偔採嫙偱偒傑偡丅堛椕偺岠棪壔偵偼戝偒側栶妱傪敪婗偟傑偡丅慡恎忬懺傪埨掕偝偣傞偙偲偱丄媫惈幘姵傪梊杊偟丄擖堾堛椕傪夞旔偡傞偙偲傕偱偒傑偡丅
嵼戭堛椕傪捠偟偰丄堛椕幰偲偟偰偺傗傝偑偄偲婌傃傪姶偠偲傞偙偲偑偱偒傑偡丅嵼戭堛椕偺採嫙僔僗僥儉偑峔抸偱偒傟偽丄嵼戭堛椕偼堛巘傗娕岇巘偺媇惖偺忋偵側傝偨偮栵夘側堛椕偱偼偁傝傑偣傫丅
嵼戭堛椕偼丄擔杮偺堛椕夵妚偺擖傝岥偲側傝丄抧堟偺堄幆傪曄偊傞偲怣偠偰偄傑偡丅

嬤戙堛妛偼丄堚揱巕傪夝柧偟丄憻婍堏怉傪壜擻偲偟傑偟偨偑丄恖偺巰傪崕暈偟偨傢偗偱偼偁傝傑偣傫丅
晄榁挿庻偼塱墦偺壽戣偱偟傚偆丅
壢妛偲攷垽偲戣偡傞僺僇僜偺廗嶌偱偡丅椪廔偺応柺偲巚傢傟傑偡偑丄朤傜偵丄廆嫵壠偲堛幰偲壠懓偑偄傑偡丅偙偺傛偆側応柺偑擔杮偐傜幐傢傟傑偟偨丅
巰偺偲偒傑偱巟偊傞堛椕偑昁梫偱偁傝丄崅偄媄弍傗怺偄抦幆傛傝丄挿偔偐偐傢傝懕偗傞偙偲偵偙偦堛椕偺悞崅側栶妱偑偁傞偲巚偭偰偄傑偡丅
嵼戭堛椕偺悇恑傪惗奤偺壽戣偲偟偰丄崱屻傕惛恑偟偰備偒偨偄偲懚偠傑偡丅
偛惔挳偁傝偑偲偆偛偞偄傑偟偨丅偙偺傛偆側婡夛傪偄偨偩偄偨偙偲偵偙偙傠偐傜姶幱怽偟忋偘傑偡丅